Дата публикации 17 мая 2022Обновлено 17 мая 2022
Определение болезни. Причины заболевания
Ожог глаза (Ocular burns) — это травма, вызванная действием высокой температуры или агрессивных химических веществ: кислот, щелочей и спиртов [1]. Также к повреждению глаза могут приводить ожоги расплавленными металлами, например оловом.
При ожоге глаза нужно обильно промыть водой и немедленно обратиться за медицинской помощью. Промывать глаза необходимо не меньше 15–20 минут, а при кислотных и щелочных ожогах — до приезда врача.
На химические ожоги приходится до 85 % ожогов глаз и 12–22 % всех глазных травм. Часто встречаются ожоги известью, карбидом, едкой щёлочью и кислотами [10]. Химические ожоги могут быть очень тяжёлыми, особенно если вызваны концентрированными кислотами или щелочами. Щёлочи обычно приводят к более серьёзным ожогам, чем кислоты [1].
При термических ожогах глаза непроизвольно закрываются, поэтому возникает поражение век, а не конъюнктивы или роговицы.
В последние годы стало больше криминальных ожогов, в том числе связанных с применением газовых пистолетов и баллончиков. Нередко такие ожоги сочетаются с огнестрельной травмой или контузией глаза.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ожога глаза
- сильная боль в глазу;
- ухудшение или потеря зрения;
- интенсивное слезотечение;
- светобоязнь и блефароспазм (расстройством, при котором человек усиленно моргает и невольно зажмуривает глаза);
- изменения кожи век и в области вокруг глаза — образование пузырей, изменение цвета и появление тёмных участков некроза;
- изменение положения век — при ожоге мягких тканей веко отекает, увеличивается, краснеет и опускается, глазная щель резко сужается;
- при тяжёлых ожогах встречается обугливание, не получается сомкнуть веки, они заворачиваются или выворачиваются, неправильно располагаются ресницы;
- покраснение или побледнение глазной поверхности, вплоть до некроза;
- помутнение, изъязвление и прободение роговицы.
Выраженность симптомов зависит от тяжести ожога [3].
Патогенез ожога глаза
Существует множество химических веществ, способных повреждать роговицу, но чаще всего ожоги возникают из-за кислот и щелочей [2].
Механизмы повреждения кислотами и щелочами различны:
- кислоты оказывают свёртывающее действие на ткани, в результате чего образуются спайки, которые не дают поражающему веществу проникать в глубжележащие слои;
- щёлочь, расщепляя жиры и жироподобные вещества, быстро попадает в ткани и вызывает влажный некроз, поэтому щёлочи вызывают более тяжёлые ожоги, чем кислоты [2].
Помимо особенностей химического строения, тяжесть ожога зависит от концентрации, рН, температуры и длительности воздействия агрессивных веществ. Чем выше значения этих параметров, тем тяжелее повреждение.
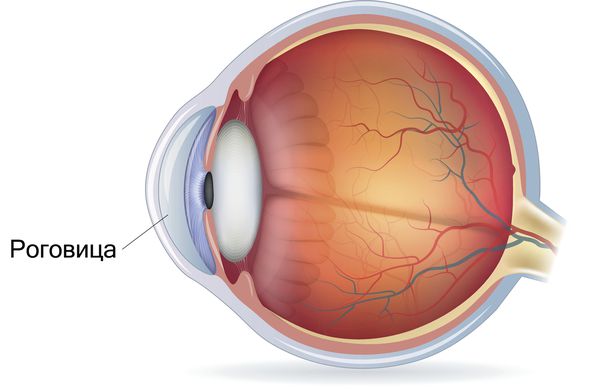
При ожоге глаза страдает главная оптическая линза — роговица. Именно изменения в её структуре и приводят к потере зрения.
При ожоге клетки роговицы погибают, нарушается её структура, изменяются химические и метаболические процессы в тканях.
В результате этих нарушений:
- накапливаются токсические продукты распада;
- резко замедляются или прекращаются процессы восстановления в роговице;
- меняются антигенные свойства роговицы, т. е. структура ткани приобретает новые свойства;
- возникает длительное воспаление;
- запускаются токсические и аллергические реакции как в роговице, так и в глазном яблоке и организме в целом;
- могут образоваться помутнения роговицы (лейкомы, или бельма роговицы).
Эти процессы приводят к тому, что прозрачность роговицы снижается, и человек теряет зрение [10].
Классификация и стадии развития ожога глаза
Выделяют четыре степени тяжести ожогов:
- I степень — лёгкие;
- II степень — средней тяжести;
- III степень — тяжёлые;
- IV степень — особо тяжёлые.
Степень тяжести ожога определяют несколько раз: в первые сутки, через семь дней и при выписке. Такая периодичность связана с тем, что со временем состояние может ухудшиться и степень тяжести изменится. Этот процесс называют ожоговой болезнью — сперва возникает повреждение, например от самой щёлочи, а затем изменяются сами ткани.
Выделяют четыре стадии ожогового процесса:
- первичный некроз;
- острое воспаление;
- выраженные трофические расстройства и формирование новых кровеносных сосудов (неоваскуляризация);
- рубцевание и поздняя дистрофия (при этом роговица становится мутной, ухудшается зрение).
Продолжительность и последовательность каждой стадии определяется степенью тяжести ожога — первой стадии соответствует первая степень тяжести и т. д.
Лёгкие ожоги глаз
При лёгких ожогах возникает покраснение и умеренный отёк век, раздражение глаза, покраснение конъюнктивы и повреждение эпителия роговицы. Пациенты жалуются на светобоязнь, режущие боли в глазу и слезотечение. Чаще всего острота зрения снижена незначительно, до нескольких десятых, т. е. если острота зрения до ожога была равна единице, то после ожога может стать 0,8–0,9. Также может быть снижена чувствительность роговицы.
При биомикроскопии в поверхностных слоях роговицы можно заметить эрозии, наблюдается лёгкий отёк, который бесследно исчезает по мере заживления роговицы. Радужка и цилиарное тело в патологический процесс не вовлекаются.
Прогноз благоприятный: как правило, через 4–6 дней воспаление в конъюнктиве прекращается, роговица восстанавливается и наступает полное выздоровление — зрение и чувствительность роговицы приходят в норму. Но иногда ожог может осложниться присоединением вторичной инфекции.
Ожоги средней степени тяжести
При ожогах глаз II степени на коже век образуются пузыри. Кожа вокруг них краснеет и отекает, веки настолько напряжены, что поднять их удаётся только с помощью специального инструмента — векоподъёмника.
Ожоги средней степени тяжести сопровождаются сильным отёком конъюнктивы. Зоны отёка сочетаются с участками, в которые кровь не поступает совсем (зоны ишемии). Повреждение конъюнктивы сопровождается умеренным образованием слизи и гноя. В зоне лимба, или перехода роговицы в склеру, происходит спазм сосудов, который довольно быстро сменяется отёком.
При ожогах средней тяжести роговица выглядит тусклой и матовой («матовое стекло»). Острота зрения сильно снижается, развивается резкая светобоязнь, слезотечение и боли в глазу. Чувствительность в зоне ожога обычно резко понижена или отсутствует.
Ожоги средней тяжести заживают до 14 дней, рубцы не образуются. При правильном лечении такие ожоги в большинстве случаев протекают без осложнений и вызывают нетяжёлые и обратимые повреждения тканей глаза.
Но важно помнить, что, начиная со II степени тяжести, ожоги могут протекать с осложнениями, такими как:
- Кератит — инфильтрация роговицы и повторные эрозии. Может возникать стойкое помутнение в глазах и временная утрата зрения.
- Ирит — воспаление радужки. Ирит проходит в течение несколько дней, но в очень редких случаях воспаление может перейти на цилиарное тело. В таком случае развивается иридоциклит, что сопровождается воспалением жидкости передней камеры глаза (передним кератоувеитом) [10].
Тяжёлые ожоги глаз
При ожогах III степени сильно и необратимо ухудшается зрение и возникают тяжёлые осложнения. Конъюнктива становится рыхлой безжизненной тканью, а лимб — широкой белой полосой с обрывками сохранившихся сосудов.
При тяжёлых ожогах под конъюнктивой появляются обширные кровоизлияния. Повреждение сосудов приводит к иридоциклиту, вторичному помутнению роговицы и глаукоме. Роговица при таком ожоге выглядит мутной и напоминает фарфоровую пластинку. Из-за сильного помутнения, как правило, резко падает острота зрения.
Глубокое повреждение роговицы приводит к гибели нервных волокон, расположенных преимущественно в её передних слоях. Чувствительность роговицы при тяжёлом ожоге отсутствует, поэтому светобоязнь и раздражение в первые дни менее выражены, чем при лёгких ожогах.
Помимо поражения тканей переднего отрезка глаза, при тяжёлых ожогах воспаляется сосудистая оболочка и нарушается регуляция внутриглазного давления. Зачастую внутриглазное давление повышается и развивается вторичная глаукома [10].
Также при тяжёлых ожогах глаз ухудшается приспособление глаза к условиям пониженного освещения, сужаются поля зрения и нарушаются электорофизиологические показатели, что свидетельствует о поражении зрительного нерва. Эти изменения связаны с токсическими и аллергическими реакциями.
Осложнения тяжёлых ожогов:
- При обширном и глубоком некрозе конъюнктивы разрастается грануляционная ткань, которая постепенно сморщивается и образует рубцы. Они деформируют конъюнктивальный свод и препятствуют нормальному движению глаза.
- Из-за тяжёлых некротических изменений конъюнктивы нарушается питание роговицы, усиливается интоксикация и создаются условия для развития инфекции, что усугубляет течение ожога.
При повреждении краевой петлистой сети образуются плотные васкуляризированные помутнения роговицы (бельма), которые не рассасываются и требуют хирургического лечения.
Особо тяжёлые ожоги глаз
Ожоги IV степени, захватывающие большую площадь век, очень опасны: они сочетаются с такими же тяжёлыми повреждениями глаза и усугубляют патологический процесс в нём. Кроме того, раны на веках осложняют проведение терапевтических процедур и операций.
Если же глазное яблоко не подверглось тяжёлому ожогу, то рубцевание кожи, заворот или выворот век (лагофтальм) не возникают.
В тяжёлых случаях лагофтальм может осложниться кератитом из-за несмыкания глазной щели и вторичной инфекции. При повреждении краёв век они могут частично или полностью срастись.
При особо тяжёлых ожогах конъюнктивы некроз ткани распространяется на большую часть глазного яблока и может захватывать конъюнктиву задней поверхности век. Конъюнктива при этом превращается в серовато белый струп с тусклой, нередко морщинистой поверхностью, становится сухой и ломкой. В сосудах в области сводов образуются тромбы — сосуды выглядят как тёмные полосы и происходит кровоизлияние под конъюнктиву.
Также при ожоге IV степени происходит некроз роговицы, который захватывает все её слои. Она напоминает фарфоровую или серовато-белую пластинку, чувствительность полностью исчезает, поверхность становится сухой и матовой.
Различают первичное и вторичное помутнение роговицы:
- Первичное помутнение связано с вредным воздействием на ткань повреждающего агента. Роговица в результате такого воздействия напоминает «варёный рыбий глаз» или сваренный белок.
- Вторичное помутнение наступает постепенно, оно обусловлено нарушением питания тканей и токсическими процессами в роговице. Образуется грубое сосудистое бельмо с наползанием рубцовой ткани на роговицу.
После особо тяжёлых ожогов сильно ухудшается зрение, его острота не превышает нескольких сотых, т. е. человек различает только величину и форму предметов или только свет и тень.
Таким ожогам часто сопутствуют иридоциклиты и вторичная глаукома. При тяжёлом иридоциклите снижается внутриглазное давление, уменьшается глазное яблоко, ухудшается прозрачность сред и утрачивается зрение. Другим частым симптомом, сопутствующим особо тяжёлым ожогам глаз, является катаракта, или помутнение хрусталика [10].
Осложнения ожога глаза
Ожоги глаз могут осложниться вторичной инфекцией, повышением или понижением внутриглазного давления и повторными воспалениями.
Вторичная инфекция
Обожжённые ткани — это благоприятная среда для развития микробов, чаще всего при ожогах глаз развиваются стафилококки. Из-за повреждения естественных защитных барьеров (конъюнктивы и роговицы), развития микробов и распада тканей усиливается интоксикация, что сопровождается отёком и образованием инфильтратов. Инфильтрат — это скопление в тканях клеточных элементов, не свойственных для этой области, а также крови и лимфы.
Кроме токсинов, на ткани глаза воздействуют протеолитические ферменты, которые выделяют микроорганизмы. Микробы также участвуют в развитии аллергических реакций.
Нарушение внутриглазного давления
Часто при ожогах глаз нарушается регуляция внутриглазного давления и развивается вторичная глаукома. Это сопровождается болью, ощущением инородного тела и чувством распирания в глазах.
Внутриглазное давление может понижаться, но чаще оно повышается. Однако самые тяжёлые ожоги глаз с плохим прогнозом нередко сопровождаются резким снижением давления [10].
Рецидивирующие воспаления
При ожогах развивается воспаление по типу увеита и ухудшается иммунитет, что приводит к обострению и повторным воспалениям.
Диагностика ожога глаза
Диагноз при ожоге глаз ставится на основе истории болезни, осмотра, оценки общего состояния, лабораторной и инструментальной диагностики
Сбор жалоб и осмотр
На приёме врач уточнит, чем обжёгся пациент и при каких обстоятельствах это произошло. Также доктор обратит внимание на наличие боли в глазах, светобоязнь, слезотечение, ухудшение или потерю зрения.
Обследование начинают с общего осмотра век и переднего отрезка глазного яблока. При свежих ожогах такой осмотр позволяет визуально определить тяжесть ожога, выявить инородные тела и другие повреждения. Также врач может заметить специфический запах повреждающего вещества, например серной кислоты.
Оценка общего состояния
Врач оценивает внешний вид и поведение пациента, характер дыхания, пульс и артериальное давление.
Лабораторная диагностика
Чтобы определить характер воспаления, проводится проба слёзной жидкости, анализ сыворотки крови и лейкоцитов периферической крови. Дополнительно выполняются аиммунологические исследования: иммуноферментный анализ, реакция торможения миграции лейкоцитов, реакция прямой гемагглютинации и другие анализы.
Инструментальная диагностика
Остроту зрения проверяют с помощью проектора и ототипов. Если предметное зрение отсутствует, то светоощущение и светопроекцию определяют с помощью прямого офтальмоскопа. Правильная светопроекция свидетельствует о сохранённых функциях сетчатки и зрительного нерва.
Для оценки оптических сред проводится биомикроскопия, предварительно при необходимости роговицу окрашивают флюоресцеином. Биомикроскопия с помощью щелевой лампы позволяет определить состояние роговицы: её толщину, плотность и рубцовые изменения, степень ожога, площадь и глубину помутнения, наличие инородных тел и дефектов сосудов.
К дополнительным методам диагностики относятся:
- Ультразвуковые исследования — В-сканирование (эхография, УЗИ глаза) и ультразвуковая биомикроскопия (УЗБМ). Эти методы эффективны при тяжёлых и особо тяжёлых ожогах.
- Оптическая когерентная томография (ОКТ) — проводится при помутнении роговицы. Из-за ожоговых ран и сращения конъюнктивы век с конъюнктивой глазного яблока не всегда можно провести УЗБМ, в таких случаях показано переднее ОКТ.
- Электрофизиологические исследования — определение электрической пороговой чувствительности сетчатки и лабильности зрительного нерва.
- Исследование внутриглазного давления — тонометрия, электронная тонография, склеротонометрия, реографические исследования. Внутриглазное давление часто понижено при особо тяжёлых ожогах, его необходимо повышать, чтобы предупредить уменьшение, деформацию глазного яблока и ухудшение зрения. Исследование внутриглазного давления позволяет оценить гидродинамику глаза, но, чтобы определить гемодинамику, лучше подходит допплерография сосудов. Гидродинамика глаза — это циркуляция водянистой влаги, заполняющей переднюю и заднюю камеры глаза, а гемодинамика — это циркуляция крови в сосудистой системе глаза.
Лечение ожога глаза
Первая помощь при ожоге глаз
При любой степени ожога глаз необходимо немедленно вызвать скорую помощь. Самостоятельно можно обильно промыть глаза водой.
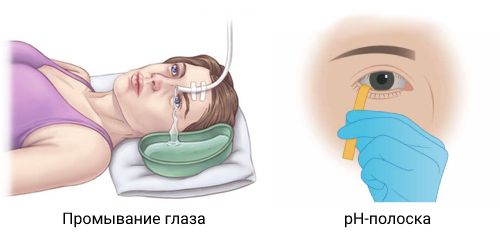
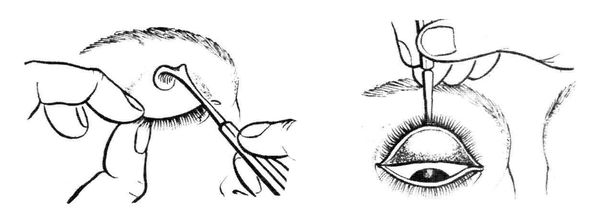
Промывание глаз и выворот века
Промывание позволяет удалить частицы и вредные химические вещества из конъюнктивы и роговицы, а выворот век — обнажить верхнюю конъюнктиву глазного дна и свода и удалить оттуда инородные тела.
Медработники для промывания используют:
- физиологический раствор;
- системы для внутривенного вливания и стойки для капельниц;
- ёмкость и полотенца для сбора жидкости;
- анестетик;
- индикаторную бумагу или pH-полоски;
- векорасширители.
Перед промыванием необходимо измерить pH глаза с помощью индикаторной бумаги, в норме он составляет около 7,0. После того как рН нормализовался, промывание нужно прекратить. Длительное промывание нежелательно, так как можно вымыть эпителий роговицы.
Методика промывания глаза:
- Пациенту нужно лечь на спину. Пакеты с физиологическим раствором для промывания лучше расположить на стойке для капельниц.
- Затем пациента просят посмотреть вверх и наносят каплю местного глазного анестетика на нижнюю часть свода поражённого глаза. Анестезия требуется каждые 5–10 минут. В жидкость может быть добавлен Лидокаин. Промывание может проводиться с помощью инфузионной системы.
Продолжительность промывания составляет 15–20 минут, потребуется несколько литров жидкости. При кислотных ожогах рекомендуется промывать глаза 1–2 часа, при щелочных может понадобиться многочасовое промывание [4]. После его окончания нужно снова проверить рН глаза и убедиться, что повреждающее вещество удалено и не разъедает глазную поверхность.
После завершения орошения нужно вывернуть нижнее веко и убедиться, что в верхней конъюнктиве нет остаточных отложений. Если есть подозрение на инородное тело, то нужно вывернуть веко, под него поместить тампон и поднять веко до визуализации свода.
Медикаментозное лечение
После промывания проводится медикаментозное лечение. При лёгком повреждении роговицы применяются местные препараты с декспантенолом и пантенолом, стимулирующие регенерацию (например, Корнерегель). Также назначают препараты искусственной слезы и местные антибиотики (например, капли Моксифлоксацина).
Для обезболивания можно использовать глазные пластыри или системные анальгетики [2]. Также при ожогах может применяться аскорбиновая кислота (витамин С), которая способствует заживлению ран роговицы [1].
При увеите врач может назначить мидриатики, например раствор гоматропина или скополамина [1].
При ожогах глаза часто требуется круглосуточное наблюдение, поэтому может потребоваться госпитализация.
В стационаре применяются:
- антибиотики (антистафилококковые препараты);
- антистолбнячная сыворотка;
- дезинтаксикационная терапия (например, внутривенное введение аскорбиновой кислоты с физиологическим раствором);
- противовоспалительная терапия — нестероидные и стероидные противовоспалительные препараты (Преднизолон и Индометацин);
- антигистаминные препараты (Супрастин, Тавегил, Диазолин);
- рассасывающая терапия (Лидаза, Гемаза).
Помимо традиционной медикаментозной терапии, используют современные методы: биологические жидкости, аутологичную сыворотку, сыворотку пуповинной крови, богатую тромбоцитами плазму и амниотическую мембранную суспензию. Эти препараты способствуют заживлению и могут дополнять традиционную терапию.
К современным методам, которые применяются уже сейчас, относится инъекция блокаторов фактора роста эндотелия сосудов (VEGF).
При химических ожогах кроме глаз может повредиться кожа, мягкие ткани, дыхательные пути и полость рта. Такие травмы также потребуют лечения.
Хирургическое лечение
При тяжёлых химических ожогах может потребоваться хирургическое лечение. К хирургическим методам относится пластическое лечение рубцовых изменений век и конъюнктивы, операция для лечения вторичной глаукомы, кератопластика и кератопротезирование. Хирургическое лечение острых ожогов глаз также включает санацию некротической ткани, применение тканевых клеев, тенопластику (восстановление сухожилий) и тектоническую пересадку роговицы.
Трансплантация амниотической мембраны — это новое хирургическое направление, которое всё чаще дополняет традиционное лечение. Оно помогает ускорить заживление эпителия, уменьшить боль и восстановить остроту зрения. Во время этой операции к тканям глаза пришивают своеобразную биологическую повязку, которую берут из плаценты.
Также изучаются экспериментальные методы: лечение мезенхимальными и жировыми стволовыми клетеми, бета-глюканами 1,3, ингибиторами АПФ, культивируемыми фибробластами, десферриоксамином цинка, антифибринолитическими агентами и антиоксидантами, сшивание коллагена роговицы и применение ингибиторов неоваскуляризации роговицы [8].
Стимулировать восстановление тканей глаза можно с помощью биомеханической модуляционной терапии — восстановления лимбальной ниши стволовых клеток. Такие операции пока носят экспериментальный характер.
Прогноз. Профилактика
После ожогов лёгкой и средней тяжести зрение чаще всего восстанавливается, при тяжёлых ожогах — ухудшается и человек может остаться инвалидом: среди пациентов с III и IV стадиями ожогов инвалидами становятся более 40 % пострадавших [10].
Пациенты, перенёсшие ожог, нуждаются в диспансерном наблюдении. Врача-офтальмолога рекомендуется посещать в среднем раз в год, хотя в каждом случае частота приёма индивидуальна.
Для профилактики ожогов глаз следует:
- аккуратно применять химические вещества;
- пользоваться защитными масками и очкам;
- соблюдать технику безопасность на производстве;
- соблюдать осторожность при хранении опасных веществ дома, особенно оберегая маленьких детей.
Ожоги глаз
Руководство посвящено вопросам оказания специализированной помощипациентам с ожоговой травмой глаз.В книге представлены клинические особенности, современные методыобследования ожоговых больных, схема хирургической тактики ведения, этапыреабилитации пациентов с ожоговой болезнью. Показаны преимущества активнойхирургической тактики, особенности проведения и эффективность различныхопераций от момента травмы до функциональной реабилитации пострадавших,алгоритм профилактики и лечения возможных осложнений ожоговой болезни.Описана роль иммунологических аспектов в патогенезе развития осложнений испособы иммунореабилитации пациентов с ожоговой болезнью глаз.Руководство адресовано офтальмологам, офтальмо-иммунологам.
Содержание
ГЛАВА I. ОБЩИЕ АСПЕКТЫ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ
1.1. Патогенетические аспекты ожоговой травмы глаз
1.2. Осложнения ожоговой травмы глаз и их основные причины
1.3. Принципы медикаментозного лечения ожоговой болезни глаз8
ГЛАВА II. МЕТОДЫ ОБСЛЕДОВАНИЯ И ЛЕЧЕНИЯ БОЛЬНЫХ С ОЖОГОВОЙ ТРАВМОЙ ГЛАЗ
2.1. Методы обследования больных с ожоговой травмой
2.2. Методы консервативного лечения
2.3. Хирургические методы лечения свежей ожоговой травмы глаз
2.4. Традиционные хирургические методы лечения послеожоговых глубоких дефектов роговицы
и причины их неблагоприятных исходов
ГЛАВА III. ХАРАКТЕРИСТИКА ТЕЧЕНИЯ И АНАЛИЗ РЕЗУЛЬТАТОВ ТРАДИЦИОННЫХ МЕТОДОВ ЛЕЧЕНИЯ БОЛЬНЫХ С ОЖОГАМИ ГЛАЗ (исследования 1991-1995 годов)
Глава IV. РЕЗУЛЬТАТЫ КЛИНИЧЕСКОГО ПРИМЕНЕНИЯ НОВЫХ СПОСОБОВ ЛЕЧЕНИЯ И ПРЕДЛОЖЕННОЙ СХЕМЫ
ХИРУРГИЧЕСКОЙ ТАКТИКИ В КОМПЛЕКСНОМ ЛЕЧЕНИИ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ (наблюдения 1996-2002 годов)
4.1. Разработка классификации операций и схемы хирургической тактики ведения пациентов
с ожоговой травмой глаз
4.2. Первичная хирургическая обработка и некрэктомия в комплексном лечении ожоговой травмы глаз
4.3. Аутотенонопластика в комплексном лечении тяжелой и особо тяжелой ожоговой травмы глаз
4.4. Трансплантация амниотической мембраны в лечении тяжелых ожогов глаз
4.5. Новая модификация аутоконъюнктивальной пластики в лечении глубоких дефектов роговицы ожоговой этиологии
4.6. Кератопластика в лечении ожоговой травмы глаз
4.7. Кровавая блефарорафия в хирургическом лечении ожогов глаз
4.8. Сравнительные результаты применения предложенной схемы хирургической тактики в комплексном лечении пациентов с тяжелой и особо тяжелой ожоговой травмой глаз
4.9. Эффективность использования трансплантации культивированных аллогенных фибробластов в комплексном лечении больных с дефектами роговицы ожоговой этиологии
4.10. Лечение вторичной постожоговой глаукомы
4.11. Лечение осложненной постожоговой катаракты
4.12. Мягкие контактные линзы в комплексном лечении ожоговой травмы глаз
ГЛАВА V. РОЛЬ ИММУНОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ В ИЗУЧЕНИИ ПАТОГЕНЕЗА ОЖОГОВОГО ПРОЦЕССА И ПОВЫШЕНИИ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ СВЕЖИХ ОЖОГОВ ГЛАЗА, ПОСЛЕОЖОГОВЫХ БЕЛЬМ РОГОВИЦЫ
5.1. Иммунологические методы исследования
5.2. Характеристика нарушений иммунитета у больных со свежими ожогами глаз различной этиологии
5.3. Патогенетическое значение нарушений иммунитета при свежих ожогах глаз
5.4. Иммунокорригирующие средства в комплексном лечении ожоговой травмы глаз
ГЛАВА VI. ФУНКЦИОНАЛЬНАЯ РЕАБИЛИТАЦИЯ ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ТЯЖЕЛОЙ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ
6.1. Лимбальные трансплантации
6.2. Плановые реконструктивные операции на конъюнктивальных сводах и веках, выполнение аллолимбальных трансплантаций на этапе пластики сводов
6.3. Плановая оптическая кератопластика при ожоговых бельмах
6.4. Кератопротезирование
ГЛАВА VII. ЭНУКЛЕАЦИЯ ПРИ ОЖОГОВОЙ ТРАВМЕ И ЕЕ ПОСЛЕДСТВИЯХ
ГЛАВА VIII. МЕДИКО-ПСИХОЛОГИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПАЦИЕНТОВ С ТЯЖЕЛОЙ И ОСОБО ТЯЖЕЛОЙ
ТРАВМОЙ ГЛАЗ
Список литературы.
Руководство посвящено вопросам оказания специализированной помощи пациентам с ожоговой травмой глаз.
В книге представлены клинические особенности, современные методы обследования ожоговых больных, схема хирургической тактики ведения, этапы реабилитации пациентов с ожоговой болезнью.
Показаны преимущества активной хирургической тактики, особенности проведения и эффективность различных операций от момента травмы до функциональной реабилитации пострадавших, алгоритм профилактики и лечения возможных осложнений ожоговой болезни. Описана роль иммунологических аспектов в патогенезе развития осложнений и способы иммунореабилитации пациентов с ожоговой болезнью глаз.
Руководство адресовано офтальмологам, офтальмо-иммунологам.
ГЛАВА I. ОБЩИЕ АСПЕКТЫ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ
1.1. Патогенетические аспекты ожоговой травмы глаз
1.2. Осложнения ожоговой травмы глаз и их основные причины
1.3. Принципы медикаментозного лечения ожоговой болезни глаз8
ГЛАВА II. МЕТОДЫ ОБСЛЕДОВАНИЯ И ЛЕЧЕНИЯ БОЛЬНЫХ С ОЖОГОВОЙ ТРАВМОЙ ГЛАЗ
2.1. Методы обследования больных с ожоговой травмой
2.2. Методы консервативного лечения
2.3. Хирургические методы лечения свежей ожоговой травмы глаз
2.4. Традиционные хирургические методы лечения послеожоговых глубоких дефектов роговицы
и причины их неблагоприятных исходов
ГЛАВА III. ХАРАКТЕРИСТИКА ТЕЧЕНИЯ И АНАЛИЗ РЕЗУЛЬТАТОВ ТРАДИЦИОННЫХ МЕТОДОВ ЛЕЧЕНИЯ БОЛЬНЫХ С ОЖОГАМИ ГЛАЗ (исследования 1991-1995 годов)
Глава IV. РЕЗУЛЬТАТЫ КЛИНИЧЕСКОГО ПРИМЕНЕНИЯ НОВЫХ СПОСОБОВ ЛЕЧЕНИЯ И ПРЕДЛОЖЕННОЙ СХЕМЫ
ХИРУРГИЧЕСКОЙ ТАКТИКИ В КОМПЛЕКСНОМ ЛЕЧЕНИИ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ (наблюдения 1996-2002 годов)
4.1. Разработка классификации операций и схемы хирургической тактики ведения пациентов
с ожоговой травмой глаз
4.2. Первичная хирургическая обработка и некрэктомия в комплексном лечении ожоговой травмы глаз
4.3. Аутотенонопластика в комплексном лечении тяжелой и особо тяжелой ожоговой травмы глаз
4.4. Трансплантация амниотической мембраны в лечении тяжелых ожогов глаз
4.5. Новая модификация аутоконъюнктивальной пластики в лечении глубоких дефектов роговицы ожоговой этиологии
4.6. Кератопластика в лечении ожоговой травмы глаз
4.7. Кровавая блефарорафия в хирургическом лечении ожогов глаз
4.8. Сравнительные результаты применения предложенной схемы хирургической тактики в комплексном лечении пациентов с тяжелой и особо тяжелой ожоговой травмой глаз
4.9. Эффективность использования трансплантации культивированных аллогенных фибробластов в комплексном лечении больных с дефектами роговицы ожоговой этиологии
4.10. Лечение вторичной постожоговой глаукомы
4.11. Лечение осложненной постожоговой катаракты
4.12. Мягкие контактные линзы в комплексном лечении ожоговой травмы глаз
ГЛАВА V. РОЛЬ ИММУНОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ В ИЗУЧЕНИИ ПАТОГЕНЕЗА ОЖОГОВОГО ПРОЦЕССА И ПОВЫШЕНИИ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ СВЕЖИХ ОЖОГОВ ГЛАЗА, ПОСЛЕОЖОГОВЫХ БЕЛЬМ РОГОВИЦЫ
5.1. Иммунологические методы исследования
5.2. Характеристика нарушений иммунитета у больных со свежими ожогами глаз различной этиологии
5.3. Патогенетическое значение нарушений иммунитета при свежих ожогах глаз
5.4. Иммунокорригирующие средства в комплексном лечении ожоговой травмы глаз
ГЛАВА VI. ФУНКЦИОНАЛЬНАЯ РЕАБИЛИТАЦИЯ ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ТЯЖЕЛОЙ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ
6.1. Лимбальные трансплантации
6.2. Плановые реконструктивные операции на конъюнктивальных сводах и веках, выполнение аллолимбальных трансплантаций на этапе пластики сводов
6.3. Плановая оптическая кератопластика при ожоговых бельмах
6.4. Кератопротезирование
ГЛАВА VII. ЭНУКЛЕАЦИЯ ПРИ ОЖОГОВОЙ ТРАВМЕ И ЕЕ ПОСЛЕДСТВИЯХ
ГЛАВА VIII. МЕДИКО-ПСИХОЛОГИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПАЦИЕНТОВ С ТЯЖЕЛОЙ И ОСОБО ТЯЖЕЛОЙ
ТРАВМОЙ ГЛАЗ
Описание
Ожоги глаз.
Руководство посвящено вопросам оказания специализированной помощипациентам с ожоговой травмой глаз. В книге представлены клинические особенности, современные методы обследования ожоговых больных, схема хирургической тактики ведения, этапы реабилитации пациентов с ожоговой болезнью. Показаны преимущества активной хирургической тактики, особенности проведения и эффективность…
Характеристики
- Производитель
- Россия
- Модель
- 978-5-9704-2566-4
Артикул: 978-5-9704-2566-4
Ожоги глаз.
Руководство посвящено вопросам оказания специализированной помощипациентам с ожоговой травмой глаз. В книге представлены клинические особенности, современные методы обследования ожоговых больных, схема хирургической тактики ведения, этапы реабилитации пациентов с ожоговой болезнью. Показаны преимущества активной хирургической тактики, особенности проведения и эффективность различных операций от момента травмы до функциональной реабилитации пострадавших, алгоритм профилактики и лечения возможных осложнений ожоговой болезни. Описана роль иммунологических аспектов в патогенезе развития осложнений и способы иммунореабилитации пациентов с ожоговой болезнью глаз. Руководство адресовано офтальмологам, офтальмо-иммунологам.
Содержание
ГЛАВА I. ОБЩИЕ АСПЕКТЫ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ
1.1. Патогенетические аспекты ожоговой травмы глаз
1.2. Осложнения ожоговой травмы глаз и их основные причины
1.3. Принципы медикаментозного лечения ожоговой болезни глаз8
ГЛАВА II. МЕТОДЫ ОБСЛЕДОВАНИЯ И ЛЕЧЕНИЯ БОЛЬНЫХ С ОЖОГОВОЙ ТРАВМОЙ ГЛАЗ
2.1. Методы обследования больных с ожоговой травмой
2.2. Методы консервативного лечения
2.3. Хирургические методы лечения свежей ожоговой травмы глаз
2.4. Традиционные хирургические методы лечения послеожоговых глубоких дефектов роговицы
и причины их неблагоприятных исходов
ГЛАВА III. ХАРАКТЕРИСТИКА ТЕЧЕНИЯ И АНАЛИЗ РЕЗУЛЬТАТОВ ТРАДИЦИОННЫХ МЕТОДОВ ЛЕЧЕНИЯ БОЛЬНЫХ С ОЖОГАМИ ГЛАЗ (исследования 1991-1995 годов)
Глава IV. РЕЗУЛЬТАТЫ КЛИНИЧЕСКОГО ПРИМЕНЕНИЯ НОВЫХ СПОСОБОВ ЛЕЧЕНИЯ И ПРЕДЛОЖЕННОЙ СХЕМЫ
ХИРУРГИЧЕСКОЙ ТАКТИКИ В КОМПЛЕКСНОМ ЛЕЧЕНИИ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ (наблюдения 1996-2002 годов)
4.1. Разработка классификации операций и схемы хирургической тактики ведения пациентов
с ожоговой травмой глаз
4.2. Первичная хирургическая обработка и некрэктомия в комплексном лечении ожоговой травмы глаз
4.3. Аутотенонопластика в комплексном лечении тяжелой и особо тяжелой ожоговой травмы глаз
4.4. Трансплантация амниотической мембраны в лечении тяжелых ожогов глаз
4.5. Новая модификация аутоконъюнктивальной пластики в лечении глубоких дефектов роговицы ожоговой этиологии
4.6. Кератопластика в лечении ожоговой травмы глаз
4.7. Кровавая блефарорафия в хирургическом лечении ожогов глаз
4.8. Сравнительные результаты применения предложенной схемы хирургической тактики в комплексном лечении пациентов с тяжелой и особо тяжелой ожоговой травмой глаз
4.9. Эффективность использования трансплантации культивированных аллогенных фибробластов в комплексном лечении больных с дефектами роговицы ожоговой этиологии
4.10. Лечение вторичной постожоговой глаукомы
4.11. Лечение осложненной постожоговой катаракты
4.12. Мягкие контактные линзы в комплексном лечении ожоговой травмы глаз
ГЛАВА V. РОЛЬ ИММУНОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ В ИЗУЧЕНИИ ПАТОГЕНЕЗА ОЖОГОВОГО ПРОЦЕССА И ПОВЫШЕНИИ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ СВЕЖИХ ОЖОГОВ ГЛАЗА, ПОСЛЕОЖОГОВЫХ БЕЛЬМ РОГОВИЦЫ
5.1. Иммунологические методы исследования
5.2. Характеристика нарушений иммунитета у больных со свежими ожогами глаз различной этиологии
5.3. Патогенетическое значение нарушений иммунитета при свежих ожогах глаз
5.4. Иммунокорригирующие средства в комплексном лечении ожоговой травмы глаз
ГЛАВА VI. ФУНКЦИОНАЛЬНАЯ РЕАБИЛИТАЦИЯ ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ТЯЖЕЛОЙ ОЖОГОВОЙ ТРАВМЫ ГЛАЗ
6.1. Лимбальные трансплантации
6.2. Плановые реконструктивные операции на конъюнктивальных сводах и веках, выполнение аллолимбальных трансплантаций на этапе пластики сводов
6.3. Плановая оптическая кератопластика при ожоговых бельмах
6.4. Кератопротезирование
ГЛАВА VII. ЭНУКЛЕАЦИЯ ПРИ ОЖОГОВОЙ ТРАВМЕ И ЕЕ ПОСЛЕДСТВИЯХ
ГЛАВА VIII. МЕДИКО-ПСИХОЛОГИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПАЦИЕНТОВ С ТЯЖЕЛОЙ И ОСОБО ТЯЖЕЛОЙ
ТРАВМОЙ ГЛАЗ
Список литературы.
| Технические характеристики | |
| ISBN | 978-5-9704-2566-4 |
| Издательство | ГЭОТАР-Медиа |
| Авторы | Нероев В.В., Гундорова Р.А., Макаров П.В. |
| Год издания | 2013 |
| Количество страниц | 224 |
| Переплет | твердый |
Отзывов ещё нет.
Расскажите о преимуществах и недостатках товара. Ваш отзыв поможет
другим покупателям сделать выбор.
Вопросов ещё нет.
Задайте интересующий вас вопрос и администрация обязательно ответит вам.
Введение
Ожоги глаз составляют весомую долю (от 6,1% до 38,4%) в структуре глазных повреждений и приводят к значительному поражению глазной поверхности [1, 2]. Рубцовые исходы тяжелых ожогов требуют выполнения сложных пластических и оптико-реконструктивных вмешательств, однако они не позволяют восстановить функциональные микроструктуры, обеспечивающие базальную секрецию слезной жидкости. Это ведет к нарушению сложноорганизованной клеточной структуры глазной поверхности и нарушению стабильности слезной пленки [3, 4]. Поэтому в отдаленном послеожоговом периоде, как правило, наблюдаются сочетанные анатомо-функциональные изменения глазной поверхности: симблефарон, нарушение прозрачности роговицы (бельмо), неравномерность ее поверхности, нарушение целостности эпителия (эрозии), воспаление (кератит), врастание новообразованных сосудов (неоваскуляризация роговицы). Таким образом, пациентам, перенесшим ожог глаза, в отдаленном периоде требуется адекватная медикаментозная поддержка, направленная на коррекцию патологических анатомо-функциональных изменений глазной поверхности, а в тяжелых случаях — и хирургическое лечение.
В статье на примере клинического наблюдения продемонстрирована эффективность местного применения стимуляторов репаративных процессов, содержащих витамины группы В, у пациентов с постожоговым симблефароном.
Клиническое наблюдение
Пациент, 47 лет, поступил на стационарное лечение. Из анамнеза известно, что за 3 года до обращения он получил ожог правого глаза расплавленным металлом. Сразу после травмы проводилось медикаментозное противовоспалительное, антибактериальное и кератопротекторное лечение. Предпринимались неоднократные попытки хирургически устранить симблефарон. На момент обращения в клинику никаких препаратов не применялось.
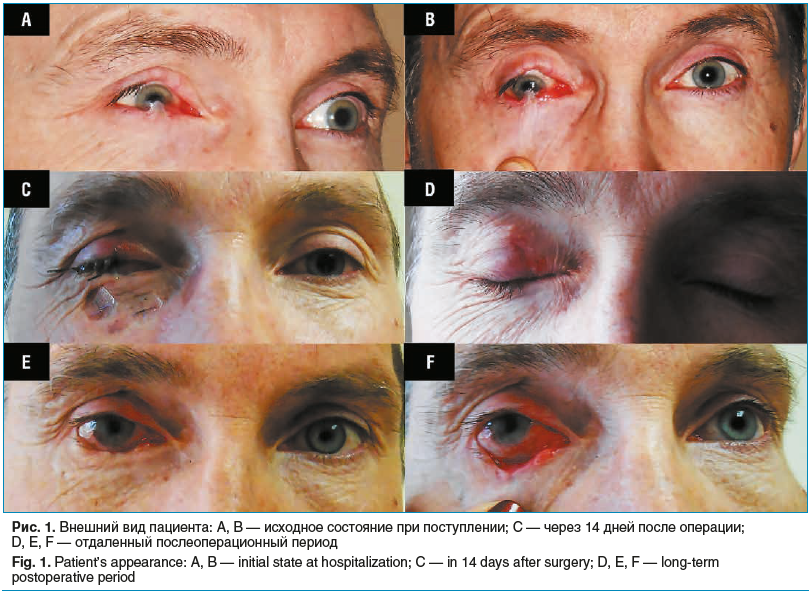
Пациент предъявлял жалобы на выраженный дискомфорт, тянущие боли при движении глазами, резкое ограничение подвижности правого глазного яблока, ощущение инородного тела в правом глазу и снижение зрения на нем. При офтальмологическом обследовании справа — глаз резко раздражен (выраженная смешанная инъекция конъюнктивы), на верхнем веке колобома свободного края в центральной части, край нижнего века подтянут кверху, рубцово спаян с бульбарной конъюнктивой в нижней части глазного яблока и с роговицей в нижнем квадранте, включая оптическую зону; роговица в нижнем квадранте и центральной зоне мутная с васкуляризацией, отмечалось вертикальное косоглазие книзу и существенное ограничение подвижности правого глазного яблока во всех направлениях, особенно при взгляде вверх (рис. 1 А, В).
Острота зрения правого глаза снижена до 0,1, нормотонус. Показатели слезопродукции и стабильности слезной пленки резко снижены: тест Ширмера 1 — 1 мм, время разрыва слезной пленки — 1 с. Левый глаз интактен, зрительные функции в пределах возрастной нормы.
На основании анамнеза и клинических данных выставлен диагноз: последствие термического ожога справа, колобома верхнего века, локальный симблефарон в нижнем отделе, псевдоптеригиум, васкуляризированное бельмо роговицы, синдром «сухого глаза» (ССГ), посттравматическое (рестриктивное) вертикальное косоглазие.
В связи с нарушением слезопродукции и в качестве предоперационной подготовки с момента поступления пациента в стационар назначены регулярные инстилляции слезозаместительного препарата, содержащего стимулятор репаративных процессов — витамин В12 (Артелак Баланс). В плановом порядке в условиях общей анестезии проведено хирургическое лечение, которое включало рассечение сращений между пальпебральной конъюнктивой и поверхностью глазного яблока с последующим замещением образовавшихся обширных дефектов конъюнктивы свободными аутотрансплантатами слизистой оболочки губы по описанной ранее методике [3] и устранение колобомы верхнего века (информированное согласие у пациента предварительно получено).
После операции назначена местная антибактериальная терапия — проводились в правый глаз инстилляции глазных капель левофлоксацина 0,5% по 2 капли 4 раза в день курсом 10 дней, затем — глазные капли пиклоксидина 0,05% и дексаметазона 0,1% по 2 капли 4 раза в день в течение 1 мес. Кроме этого, обширный деэпителизированный участок роговицы, образовавшийся после рассечения симблефарона и удаления патологически измененной конъюнктивы с поверхности роговицы (псевдоптеригиума), потребовал назначения стимулятора репаративных процессов, содержащего высокую концентрацию декспантенола. Инстилляции препарата искусственной слезы с витамином В12 продолжались в течение всего периода наблюдения. На фоне проводимого лечения отмечалась быстрая эпителизация роговицы в зоне дефекта, которая на 10-й день полностью завершилась, однако полупрозрачное помутнение в строме роговицы в параоптической зоне (в проекции псевдоптеригиума) сохранилось.
Уже в раннем послеоперационном периоде (рис. 1 С) на фоне восстановления правильного положения нижнего века и освобождения роговицы отмечалось устранение дискомфорта, увеличение объема движения правого глазного яблока и повышение остроты зрения на нем до 0,4 при отсутствии диплопии.
В отдаленном послеоперационном периоде подвижность правого глаза восстановилась в полном объеме. Роговица имела практически сферическую форму, астигматизм не превышал 0,5 дптр. При этом острота зрения была стабильна и составляла 0,4. Согласно данным биомикроскопии сохранялось локальное полупрозрачное помутнение в средних слоях параоптической зоны роговицы (рис. 1 D, Е). Показатели слезопродукции и параметры слезной пленки улучшились: тест Ширмера 1 — до 5 мм за 5 мин, время разрыва слезной пленки — до 5 с. На протяжении 2 лет послеоперационного наблюдения результаты комбинированного лечения оставались стабильными.
Обсуждение
Ожоги глаз приводят к расстройству зрительных функций, анатомо-функциональным нарушениям со стороны век и глазной поверхности, нарушению иннервации роговицы. Ряд исследований подчеркивают важную роль, которую играют нервы роговицы в поддержании здоровья глазной поверхности [11]. Повреждение нервов, проходящих в роговице, может способствовать развитию эпителиопатии и препятствовать нормальному заживлению эпителиальных дефектов [11–13].
Медицинская помощь в остром периоде направлена на уменьшение распространения зоны и глубины повреждения, подавление воспалительного ответа роговицы, стимуляцию восстановления нервных структур роговицы и реэпителизации глазной поверхности, профилактику формирования симблефарона за счет использования кортикостероидов [5, 6].
Поддержание нормального состояния слезной пленки с помощью слезозаместительных препаратов (лубрикантов) крайне важно как в остром, так и в отдаленном постожоговом периоде, поскольку слеза играет важную роль в питании роговицы и защите глазной поверхности. Значительное снижение показателей слезопродукции и стабильности слезной пленки усугубляет состояние глазной поверхности и самочувствие пациента. Согласно клиническим рекомендациям в остром периоде при любой стадии ожога глаза рекомендуется использовать слезозаместительные препараты [5, 6]. А в случае формирования симблефарона или других необратимых последствий ожога, в связи со стойкой утратой слезопродуцирующих структур конъюнктивы глаза и (или) век, препараты искусственной слезы рекомендуются к постоянному применению [5]. При этом целесообразно использовать увлажняющие препараты, дополнительно обогащенные стимуляторами репаративных процессов, например витамином В12 (цианокобаламин).
Репаративные свойства витамина В12 были продемонстрированы в ряде исследований. Так, согласно исследованию M.R. Romanо et al., степень реиннервации роговицы была выше на 10-е и на 30-е сутки в глазах крыс, получавших витамин В12 в виде глазных капель, по сравнению с животными контрольной группы [14]. Несколько зарубежных исследований, посвященных применению цианокобаламина при ССГ, показали повышение эффективности лечения за счет значительного увеличения плотности эпителиоцитов, сокращения числа дендритных клеток и повышения выработки нейротрофических факторов нервными сплетениями для усиления адгезии вновь образованных клеток, что положительно сказывается на чувствительности роговицы [7–9]. Российские исследователи отмечают более быстрое исчезновение симптомов сухого кератоконъюнктивита тяжелой степени у пациентов, получавших дополнительно к стандартной терапии слезозаменитель с витамином В12 [15]. Кроме этого, витамин В12, являясь антиоксидантом, защищает клетки глазной поверхности от воздействия свободных радикалов, оказывая дополнительное протективное действие в условиях ожоговой травмы.
После рассечения симблефарона и удаления патологически измененной конъюнктивы с поверхности роговицы в представленном клиническом наблюдении у пациента образовался обширный деэпителизированный участок роговицы, что потребовало назначения кератопротектора. С этой целью широко используется лекарственное средство, содержащее производное витамина В5 — декспантенол в концентрации 5% в виде геля, который в организме трансформируется в пантотеновую кислоту. Она, в свою очередь, стимулирует регенерацию тканей, нормализует клеточный метаболизм, ускоряет митоз и увеличивает прочность коллагеновых волокон и при этом, наряду с репаративным, оказывает метаболическое и слабое противовоспалительное действие [10]. Преимуществом использования декспантенола в форме глазного геля является в 4 раза более длительный контакт активного вещества с глазной поверхностью по сравнению с глазными каплями, содержащими декспантенол [16], а также дополнительное облегчение скольжения рубцово измененных поверхностей век и глазного яблока. Это важно как в острый период после ожога, так и в раннем послеоперационном периоде после устранения симблефарона. В условиях нарушенной слезопродукции у пациентов с симблефароном после ожоговой травмы, помимо декспантенола, немаловажно присутствие в лекарственном препарате карбомера, который за счет своей выраженной адгезирующей способности удерживает воду, что позволяет создать защитный увлажняющий слой на роговице, увеличив толщину муцинового и водного слоя слезной пленки. Вышеизложенные свойства лекарственного средства в виде геля, содержащего 5% декспантенол, способствуют наступлению полной эпителизации пораженной поверхности в более короткие сроки [17]. Также ряд исследователей отмечают большую эффективность формы геля для увлажнения глазной поверхности и предупреждения ее сухости по сравнению с глазными каплями [18, 19].
Благодаря хирургическому лечению в описанном клиническом случае удалось восстановить нормальную анатомию нижнего века, конъюнктивальной полости и сводов, а медикаментозное лечение, в свою очередь, обеспечило улучшение показателей слезопродукции и параметров слезной пленки. Комплексный подход к лечению позволил купировать дискомфорт со стороны правого глаза пациента и частично восстановить прозрачность роговицы, за счет чего повысилась острота зрения. Однако сохранилось остаточное помутнение в глубоких слоях параоптической зоны роговицы, связанное с необратимыми изменениями в строме роговицы, возникшими в результате ожога.
Заключение
Ожоги глаз сопровождаются комплексом анатомо-функциональных нарушений, при которых может потребоваться как консервативное, так и хирургическое лечение. Хирургическое лечение симблефарона позволяет восстановить анатомию век, конъюнктивальной полости и сводов, восстановить подвижность глазного яблока. В свою очередь, комплексное медикаментозное сопровождение стимуляторами репарации роговицы и увлажняющими препаратами с витаминами группы В в составе способствует быстрой эпителизации роговицы, улучшению показателей слезопродукции и стабильности слезной пленки. Таким образом, комплексный подход к коррекции дисфункции глазной поверхности у пациентов после ожогов глаз позволяет достигать оптимальной анатомо-функциональной реабилитации с улучшением зрения и повышением качества жизни.
Сведения об авторах:
1,2Гущина Марина Борисовна — к.м.н., научный сотрудник отдела разработки высокотехнологичных методов реконструктивной челюстно-лицевой хирургии, врач-офтальмолог; ORCID iD 0000-0003-1134-8064.
3Афанасьева Дарья Сергеевна — к.м.н., врач-офтальмолог; ORCID iD 0000-0001-6950-6497.
1ФГБУ НМИЦ «ЦНИИСиЧЛХ» Минздрава России; 119991, Россия, г. Москва, ул. Тимура Фрунзе, д. 16, стр. 1.
2ФГАУ НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, Калужский филиал; 248007, Россия, г. Калуга, ул. Святослава Федорова, д. 5.
3БУЗОО «Клиническая офтальмологическая больница им. В.П. Выходцева»; 644024, Россия, г. Омск, ул. Лермонтова, д. 60.
Контактная информация: Афанасьева Дарья Сергеевна, e-mail: ada-tomsk@yandex.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует.
Статья поступила 11.08.2021.
About the authors:
1,2Marina B. Gushсhina — C. Sc. (Med.), researcher, ophthalmologist; ORCID iD 0000-0003-1134-8064.
3Daria S. Afanasyeva — C. Sc. (Med.), ophthalmologist; ORCID iD 0000-0001-6950-6497.
1NMRC Central Research Institute of Dentistry and Orthodontic Surgery. 16, Timura Frunze str., Moscow, 119991, Russian Federation.
2Kaluga Branch of the S. Fyodorov Eye Microsurgery Federal State Institution. 5, S. Fedorova str., Kaluga, 248007, Russian Federation.
3V.P. Vykhodtsev Clinical Ophthalmological Hospital. 60, Lermontova str., Omsk, 644024, Russian Federation.
Contact information: Daria S. Afanasyeva, e-mail:
ada-tomsk@yandex.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 11.08.2021.

![Ожог глаза I степени [11] Ожог глаза I степени [11]](https://probolezny.ru/media/bolezny/ozhog-glaza/ozhog-glaza-i-stepeni-11_s.jpeg)
![Тяжёлый ожог глаза [11] Тяжёлый ожог глаза [11]](https://probolezny.ru/media/bolezny/ozhog-glaza/tyazhyolyy-ozhog-glaza-11_s.jpeg)